Espondilite Anquilosante
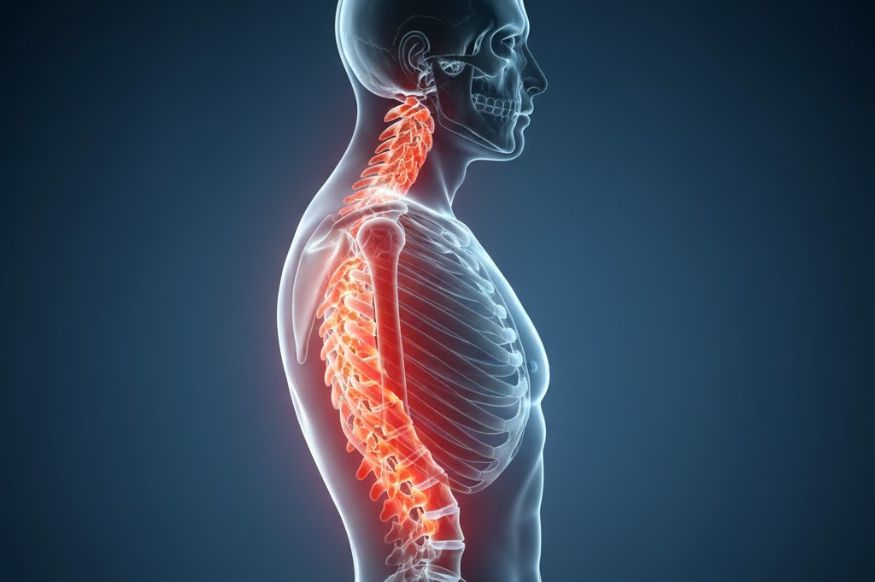
A Espondilite Anquilosante é uma doença inflamatória crônica que afeta principalmente a coluna vertebral e as articulações sacroilíacas (entre a base da coluna e a bacia). Com o tempo, essa inflamação pode levar à fusão das vértebras, resultando em uma perda progressiva da flexibilidade e mobilidade da coluna, condição conhecida como “coluna de bambu”. Embora possa atingir outras articulações e órgãos, o impacto na coluna é o mais característico. O diagnóstico precoce e o tratamento contínuo são cruciais para controlar a inflamação, aliviar a dor e preservar a função da coluna, evitando deformidades graves.
Principais causas e fatores de risco
Genética (HLA-B27) – A presença do gene HLA-B27 é o fator de risco genético mais importante.
Idade de início – Geralmente se manifesta no final da adolescência ou início da vida adulta (15 a 40 anos).
Sexo – Afeta mais homens do que mulheres, embora a diferença esteja diminuindo nos estudos.
Inflamação Crônica – É uma doença autoimune, onde o sistema imunológico ataca as próprias articulações.
Fatores Ambientais – Embora a ligação não seja clara, infecções podem ser gatilhos em indivíduos predispostos.
Sintomas mais comuns
O principal sintoma da Espondilite Anquilosante é a dor lombar crônica que se inicia insidiosamente e piora com o repouso, especialmente à noite ou pela manhã. É comum haver rigidez matinal que melhora com a movimentação e exercícios. A dor pode se espalhar para as nádegas e coxas. Com a progressão da doença, a inflamação pode afetar a coluna torácica e cervical, diminuindo a flexibilidade e curvando a postura para a frente. Outros sintomas incluem fadiga, inflamação nos olhos (uveíte) e dor em outras articulações.
Tratamento e acompanhamento
O tratamento da Espondilite Anquilosante visa controlar a inflamação, aliviar a dor, manter a mobilidade da coluna e prevenir deformidades. A abordagem é multidisciplinar e fundamentalmente baseada em fisioterapia e exercícios físicos regulares, que ajudam a manter a flexibilidade e a fortalecer a musculatura. Medicamentos anti-inflamatórios não esteroides (AINEs) são frequentemente usados para controlar a dor e a inflamação. Em casos mais avançados, podem ser indicados medicamentos biológicos, que atuam no sistema imunológico. O acompanhamento médico contínuo é essencial.
